Incidence and Important (อุบัติการณ์และความสำคัญของปัญหา)
ภาวะข้อเท้าพลิก ถือเป็นการบาดเจ็บที่เกิดขึ้นได้บ่อยที่สุดชนิดหนึ่งในบรรดาการบาดเจ็บของระบบกระดูกและกล้ามเนื้อ ที่ทำให้ผู้ป่วยต้องมาพบแพทย์ที่ห้องฉุกเฉิน โดยพบมากที่สุดที่ช่วยอายุระหว่าง 15-35 ปี โดยพบอุบัติการณ์การเกิดข้อเท้าพลิกทางด้านนอก (lateral ankle sprain) อยู่ระหว่าง 0.54-11.55 ต่อ 1,000 คน
ความสำคัญของข้อเท้าพลิก ภายหลังเกิดการบาดเจ็บที่รุนแรง จนทำให้เส้นเอ็นด้านข้างของข้อเท้าขาดหมด (complete rupture) พบว่าจะมีโอกาสเกิดความทุพลภาพ ได้ประมาณร้อยละ 20 ในผู้ป่วยทั่วไป และอาจจะสูงขึ้นถึงร้อยละ 40 ในผู้ป่วยที่เป็นนักกีฬา ความทุพพลภาพที่เกิดขึ้น อาทิเช่น ความไม่คงที่ของข้อเท้า (ankle instability) หรือการเกิดข้อเท้าพลิกซ้ำได้บ่อย (recurrent sprain) ซึ่งการพลิกซ้ำหรือความไม่คงที่ของข้อเท้า ทำให้เกิดการบาดเจ็บกับกระดูกอ่อนผิวข้อ (ankle cartilage) และทำให้เกิดการเปลี่ยนแปลงทางกลศาสตร์ของข้อเท้า (altered biomechanics) และจะมีความเสี่ยงสูง ที่จะทำให้เกิดข้อเท้าเสื่อม (arthritis of ankle joint) ในระยะยาวได้ (long-term follow-up)
Physical examinations (การตรวจร่างกาย)
การทำ Anterior drawer test (รูปที่ 1) เพื่อตรวจสอบเส้นเอ็น ATFL ว่าสูญเสียความสามารถในการป้องกันไม่ให้กระดูก talus เคลื่อนที่มาทางด้านหน้ามากผิดปกติหรือไม่ จะถือว่าการตรวจให้ผลเป็นบวก เมื่อสามารถทำให้ข้อเท้าเคลื่อนมาทางด้านหน้าได้มากกว่าข้อเท้าอีกข้างหนึ่ง 5 มิลลิเมตร หรือ หากตรวจข้อเท้าเพียงข้างเดียว จะถือว่าเป็นบวกเมื่อ สามารถเคลื่อนมาทางด้านหน้าได้มากกว่า 10 มิลลิเมตร หรือตรวจพบรวยบุ๋มหรือยุบตรงตำแหน่งของเส้นเอ็น ATFL (suction sign)

รูปที่ 1 แสดงให้เห็นถึงข้อเท้าที่หลวม โดยการตรวจ anterior drawer test ให้ผลเป็นบวก suction sign
การทำ Talar tilt test (รูปที่ 2) เพื่อตรวจสอบเส้นเอ็น CFL ว่าสูญเสียความสามารถในการป้องกันไม่ให้กระดูก talus เคลื่อนที่บิดเข้าด้านในมากผิดปกติหรือไม่ (excessive inversion)
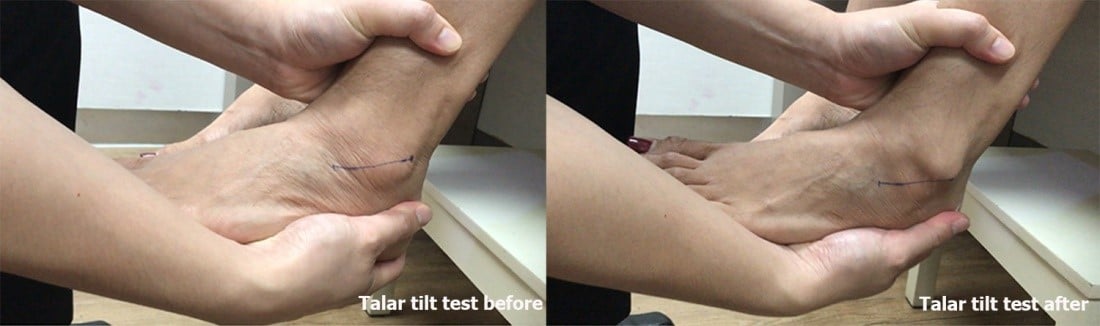
รูปที่ 2 แสดงให้เห็นถึงข้อเท้าที่หลวม โดยการตรวจ talar tilt test ให้ผลเป็นบวก
โดยเห็นขอบด้านล่างของสวนปลายกระดูก fibula อย่างชัดเจน
Investigation (การส่งตรวจเพื่อการวินิจฉัย)
การส่งตรวจทางคลื่นแม่เหล็กไฟฟ้า (MRI) การส่งตรวจด้วย MRI พบว่าความแม่นยำในการวินิจฉัยเส้นเอ็นขาดในระยะเฉียบพลันมากกว่าในระยะเรื้อรัง โดยมีความแม่นยำในการวินิจฉัยเส้นเอ็นขาดแบบบางส่วน (74 เปอร์เซ็นต์) และเส้นเอ็นขาดแบบทั้งหมด (79 เปอร์เซ็นต์)
Ligament injury classifications (การแบ่งประเภทการบาดเจ็บของเส้นเอ็นที่ข้อเท้า)
สำหรับเส้นเอ็นข้อเข้าเท้าด้านนอกฉีกขาด สามาถแบ่งตามระดับการบาดเจ็บได้ 3 ระดับ ดังนี้
- ระดับ 1 ข้อเท้าพลิกแบบเล็กน้อย (mild sprain) ไม่มีการฉีกขาดของเอ็น (no ligament rupture)
- ระดับ 2 ข้อเท้าพลิกแบบปานกลาง (moderate sprain) มีการฉีกขาดของเอ็นบางส่วน (partial rupture of ligament)
- ระดับ 3 ข้อเท้าพลิกแบบรุนแรง (severe sprain) มีการฉีกขาดของเอ็นทั้งหมด (complete rupture of ligament)
Treatment (การรักษา)
การรักษาแบบการให้ผู้ป่วยขยับและทำกายภาพตั้งแต่เริ่มต้น (functional management) หลักในการรักษา คือการให้ผู้ป่วยเริ่มขับข้อเท้า ทันทีภายหลังเกิดการบาดเจ็บ (early mobilization) โดยมีเครื่องพยุงข้อเท้าเป็นตัวช่วยในการเดินลงน้ำหนัก (external support) และการทำกายภาพต่อจนผู้ป่วยหายเป็นปกติ
การรักษาด้วยการผ่าตัด (operative treatment)
วัตถุประสงค์ของการผ่าตัด คือ การเย็บซ่อมกลุ่มเอ็นข้อเท้าทางด้านนอก เพื่อเพิ่มความมั่นคงของข้อเท้า ลดอาการปวดหรือบวม และทำให้ผู้ป่วยสามารถกลับทำกิจกรรมต่างๆ ในชีวิตประจำวัน หรือสามารถกลับไปเล่นกีฬาได้
ข้อบ่งชี้ในการผ่าตัด คือ ผู้ป่วยที่ยังคงมีอาการไม่คงที่ของข้อเท้าและ/หรือ มีอาการบวมบริเวณข้อเท้า แม้ว่าจะได้รับการรักษาด้วยการประคับประคองอย่างเต็มที่แล้ว เป็นระยะเวลาอย่างน้อย 3-6 เดือน
เทคนิคการผ่าตัด ในการรักษาเส้นเอ็นข้อเท้าขาด (lateral ligament reconstruction) สามารถซ่อมได้ทั้งแบบ เปิด (open repair) และแบบส่องกล้อง (arthroscopic repair)
การผ่าตัดแบบเปิด (open repair) เป็นวิธีผ่าตัดที่เป็นมาตรฐาน เนื่องจากสามารถเห็นเส้นเอ็นและกระดูกส่วนปลายตาตุ่มด้านนอกได้โดยตรง ซึ่งวิธีนี้สามารถทำการซ่อมเอ็นได้อย่างมีประสิทธิภาพและให้ความแข็งแรงได้มากที่สุด เนื่องมีจำนวนเส้นไหมที่นำมาซ่อมเส้นเอ็นจำนวนมากที่สุดและเย็บเส้นเอ็นได้อย่างมีประสิทธิภาพมากที่สุด และยังสามารถพิจารณาใส่เส้นเอ็นเทียมเพิ่มเติม เพื่อเพิ่มความแข็งแรง ให้กับเส้นเอ็นข้อเท้าทางด้านนอก โดยที่เส้นเอ็นเทียมจะแข็งแรงมากกว่าเส้นเอ็นปกติถึง 4 เท่า
อย่างไรก็ตาม วิธีเปิดมีข้อเสีย เช่น แผลผ่าตัดมีขนาดใหญ่ ทำให้มีโอกาสเกิดแผลติดเชื้อได้สูงกว่าวิธีแบบส่องกล้อง มีแผลเป็นขนาดใหญ่และส่งผลเรื่องความสวยงามเนื่องแผลเป็นจะเด่นชัด มีระดับความปวดของแผลที่มากกว่าแบบส่องกล้อง และการฟื้นตัวนานกว่าการผ่าตัดแบบส่องกล้อง
การผ่าตัดแบบส่องกล้อง (arthroscopic repair) เป็นวิธีที่เริ่มได้รับความนิยมมากขึ้นในปัจจุบัน เนื่องจากขนาดแผลที่เล็กกว่าแบบเปิด ทำให้ลดอาการปวดภายหลังผ่าตัด ลดการเกิดแผลติดเชื้อ แผลมีความสวยงามกว่าผ่าตัดแบบเปิด และผู้ป่วยฟื้นตัวได้เร็วกว่า
อย่างไรก็ตามการรักษาด้วยวิธีส่องกล้อง มีภาวะแทรกซ้อนหลัก คือ การบาดเจ็บของเส้นประสาทใต้ผิวหนัง ในอัตราร้อยละ 3-10 เนื่องจากการผ่าตัดผ่ากล้อง จะทำให้มองไม่เห็นเส้นประสาทใต้ผิวหนัง เมื่อเกิดการบาดเจ็บ จะทำให้เกิดการชาหรือปวดบริเวณด้านข้างของเท้าและข้อเท้า และถึงแม้การรักษาด้วยวิธีนี้ จะให้ความแข็งแรงเพิ่มขึ้นและเพียงพอต่อการทำกิจวัตรประจำวันหรือการเล่นกีฬา แต่ความแข็งแรงของการรักษาด้วยวิธีนี้จะน้อยกว่าการผ่าตัดแบบเปิด
เรียบเรียงโดย นพ. ชำนาญนิติ์ รุ้งพราย แพทย์ผู้ชำนาญการด้านศัลยศาสตร์กระดูกและข้อ, การผ่าตัดเท้าและข้อเท้า
รายละเอียดเพิ่มเติม กรุณาติดต่อ:
แก้ไขล่าสุด: 30 พฤศจิกายน 2567